Steissbeinfistel OP: Alles, was Sie über den Eingriff wissen müssen
Die Diagnose einer Steißbeinfistel kann für Betroffene ein Schock sein. Was zunächst wie ein einfacher Pickel aussieht, entpuppt sich oft als komplexe Erkrankung, die eine chirurgische Behandlung erfordert. In der Regel wird die radikale (von lat. radix = Wurzel) Ausschneidung der Fistel mit offener Wundbehandlung als Standardverfahren empfohlen. Doch während der Patient sich auf die Operation vorbereitet, tauchen zahlreiche Fragen auf: Soll die Operation ambulant oder stationär durchgeführt werden? Wie lange dauert der Krankenhausaufenthalt? Übernimmt die Krankenkasse die Kosten? Welche Operationsmethode ist am besten geeignet? Wie lang ist die Operationsdauer und die anschließende Genesungszeit? Und nicht zuletzt: Wie hoch ist das Risiko eines Rückfalls? Dieser Artikel wirft einen Blick auf die verschiedenen Methoden der Steißbeinfistel-Operation und beantwortet häufig gestellte Fragen rund um den Eingriff und die postoperative Phase.
Ursprünglich wurde die radikale Ausschneidung des fisteltragenden Gewebes seit Beginn des 20. Jahrhunderts aufgrund der Annahme einer angeborenen Fehlbildung befürwortet. Dabei wurde ein „Sicherheitsabstand“ gesunden Gewebes entfernt, um Rezidive zu verhindern. Diese Maßnahme sollte theoretisch jegliche Rückfälle verhindern.
Jedoch traten trotz dieser Vorgehensweise immer wieder Rezidive auf, was die Annahme einer angeborenen Erkrankung in Frage stellte. Obwohl der Stabschef der amerikanischen Streitkräfte bereits die Radikaloperation verboten hatte, nachdem sie 79.000 Soldaten im Durchschnitt 55 Tage lang in stationäre Behandlung gebracht hatte (bekannt als „Jeep rider’s disease“), wurde das chirurgische Vorgehen nicht grundsätzlich überdacht.
Stattdessen suchte man nach neuen Begründungen für die Radikaloperation. Es wurde argumentiert, dass die entstehende großflächige Narbe durch ihre Haarfreiheit vor erneutem Einwachsen von Haaren schützen würde.
In Bezug auf den Wundverschluss gibt es grundsätzlich drei Möglichkeiten: die offene Wundbehandlung, das mittlerweile kaum noch angewendete Säumen der Wundränder zur Abflachung (Marsupialisation) und der Verschluss der Wunde durch Naht.
* SPA = Spinalanästhesie, Rückenmarksnarkose, ITN = Intubationsnarkose, Vollnarkose, LA = Lokalanästhesie, örtliche Betäubung.
Tabelle: Übersicht über die gebräuchlichsten Techniken bei der Steißbeinfistel OP
Offene Wundbehandlung
Gemeint ist damit nicht selten: Abwarten. Die 5-10 cm lange und 3 – 5 Zentimeter breite Wunde soll sich mit Narbengewebe füllen. Zur Vermeidung eines vorzeitigen Verschlusses wird die Wundhöhle mit einer Tamponade ausgestopft.
Es gibt zwei Wege der Wundheilung: Die primäre Wundheilung tritt ein, wenn die Wundränder engen Kontakt haben, z.B. bei einer genähten Wunde. Zunächst verklebt sie mit Fibrin, einem Protein aus Gerinnungsfaktoren im Blut. Festigkeit gewinnt die Narbe im zweiten Schritt, wenn sich Bindegewebszellen vermehren und stabile Kollagenfasern bilden.
Nach der radikalen Ausschneidung ist nur die sekundäre Wundheilung möglich. Zunächst reinigt sich die Wunde. Dann füllt sie sich mit Granulationsgewebe. Wenn das Hautniveau erreicht ist, wächst in einem letzten Schritt neue Haut über die Narbe.
Bei sekundärer Wundheilung bringt körperliche Schonung keinen Nutzen. Wundinfektionen sind selten. In der Steißbeinregion sind nachwachsende Haare und lose Haare aus anderen Körperregionen sowie textile Partikel aus der Kleidung die häufigsten Störfaktoren. Wir haben schon Haare von anderen Familienmitgliedern und Haustieren in nicht heilenden Wunden bei Steißbeinfistel gefunden.
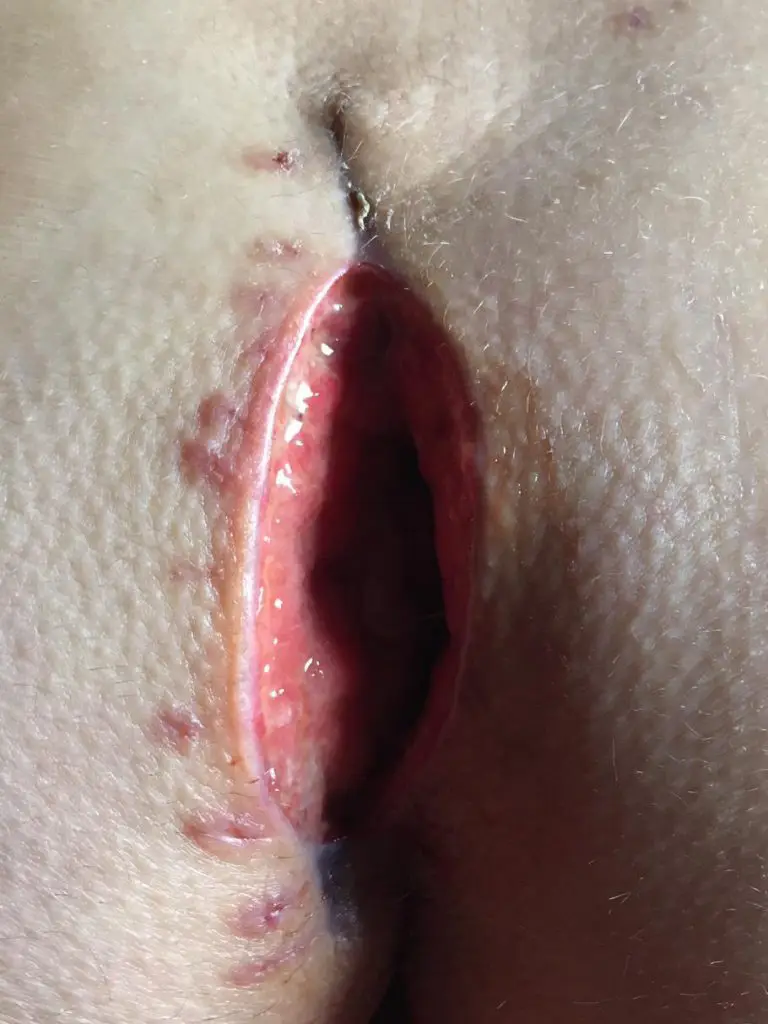
Nahtverschluß in der Mittellinie - meist keine gute Idee
Es wäre ein naheliegender Gedanke, die Wunde zuzunähen. Gerade bei einer kleinen Wunde könnte man sich das vorstellen.
Leider heilt die Naht in der Mittellinie nur in einem Teil der Fälle ohne Probleme.
Nachwachsende und lose Haare dringen in die genähte Wunde ein, die Fäden behindern die notwendige Rasur.
Feuchtigkeit und bakterielle Besiedelung begünstigen Wundinfekte. Die Naht platzt wieder auf oder muss vorzeitig geöffnet werden.
Scherkräfte und ständige Bewegung lassen die Nähte locker werden.
Aus diesen Gründen haben sich auch Techniken, die den Weichteilverlust durch Mobilisiation von Fettgewebe ausgleichen wollten (Lappenplastik nach Maruyama), nicht durchgesetzt, weil der letztendliche Wundverschluß in der Mittellinie erfolgte.
Von einer Naht in der Mittellinie wird in der aktuellen Leitlinie abgeraten. Im gut begründeten Einzelfall kann eine solche Naht dennoch helfen, die Heilungszeit abzukürzen. Voraussetzungen sind aus meiner Erfahrung
- entzündungsfreie Verhältnisse bei der Operation
- Behandlung mit Laserepilation am OP Tag
- akribische Entfernung von Haaren im Wundbereich 1 – 2 x wöchentlich
- frühzeitiger Fadenzug um den 10. Tag nach der OP
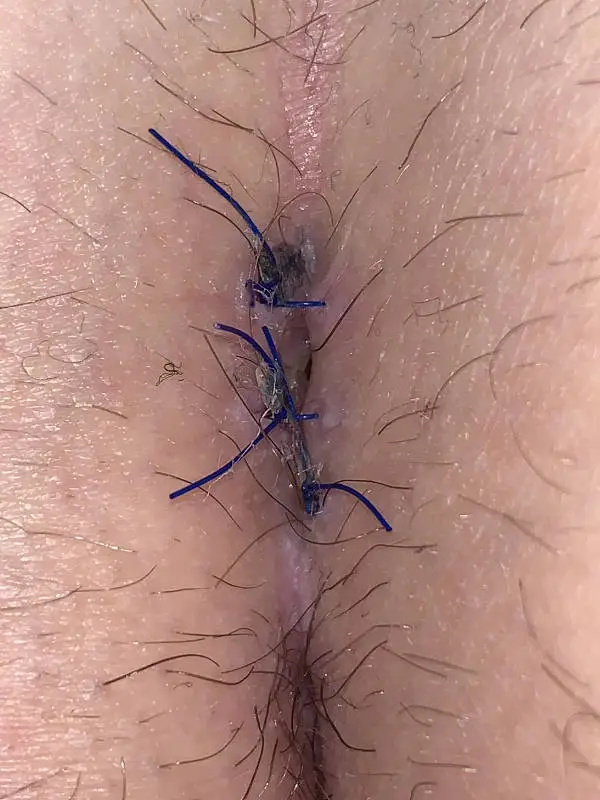
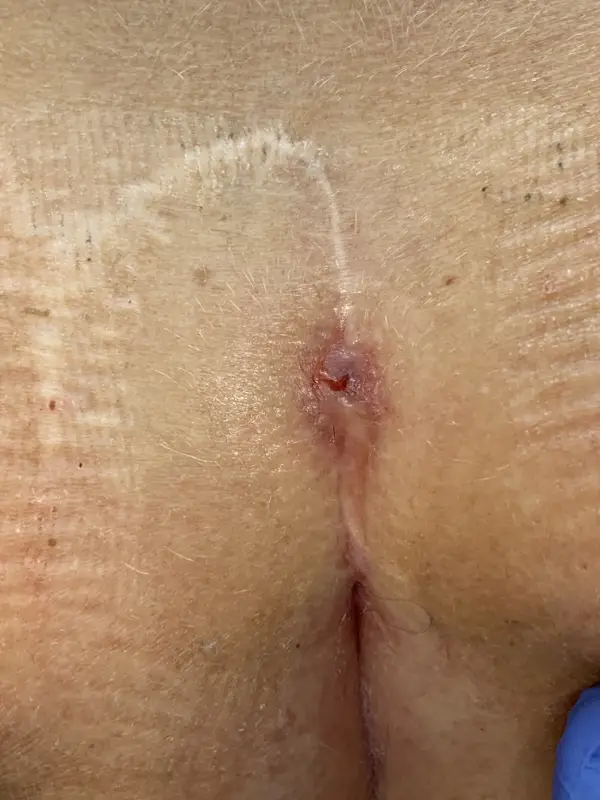
Wie die Wunde nach so einer Operation aussehen kann, sehen Sie z.B. auf dieser Seite eines Betroffenen
Operationsablauf Radikaloperation ("Excision in toto")
- Meist Operation in Vollnarkose oder Rückenmarksnarkose (Spinalanästhesie)
- Meist stationäre Operation im Krankenhaus stationär durchgeführt.
- Der schlafende Patient wird zunächst in die Bauchlage gedreht. Die Haut wird desinfiziert und die Umgebung steril abgedeckt.
- Die meisten Chirurgen spritzen zuerst einen blauen Farbstoff, um die Dimension der Fistel an der Blaufärbung erkennen zu können.
- Mit Skalpell oder Elektromesser wird ein spindelförmiger (“wetzsteinförmiger”) Gewebsblock “sicher im Gesunden” bis auf die Knochenhaut (Faszie) ausgeschnitten.
- Die Wunde bleibt offen. Oft erfolgt eine Tamponade (Ausstopfen der Wunde) mit sterilen Kompressen oder Jodoform-getränkten Textilstreifen.
- Diese Tamponaden werden regelmäßig gewechselt. Die Patienten werden meist instruiert, die Wunde regelmäßig auszuduschen.
- Steißbeinfistel Op Dauer: 20 – 30 Minuten
Hier findet sich ein Video der konventionellen Ausschneidung. Formulierungen des Operationsprotokolls finden sich z.B. auf OP-Bericht.de.
Radikaloperation - wann wenden wir die Methode an?
- bei typischer Steißbeinfistel: Nie
- bei Akne inversa: wenn konservative Therapie und minimalinvasive Operation nicht zum Erfolg geführt haben
Pro
- Einfache Operationstechnik
- flächendeckend verfügbar
- vollständige Fistelentfernung leicht zu erreichen
Contra
- große Wunde
- langwierige Heilung
- ungünstige Narben
- hohe Rate an ausbleibender Heilung
- hohe Rezidivrate
Plastische Rekonstruktion
Diese Technik geht auf den griechischen Militärchirurgen Georg E. Karydakis zurück. Er erkannte das Problem der schwierigen Heilung und hohen Rezidivrate. Mit seiner 1974 publizierten Technik einer zur Seite (lateral) verlagerten Schnittführung und Rekonstruktion der Wunde im Jahr 1974 verbesserte er die Ergebnisse der Steißbeinfistel – Chirurgie erheblich.
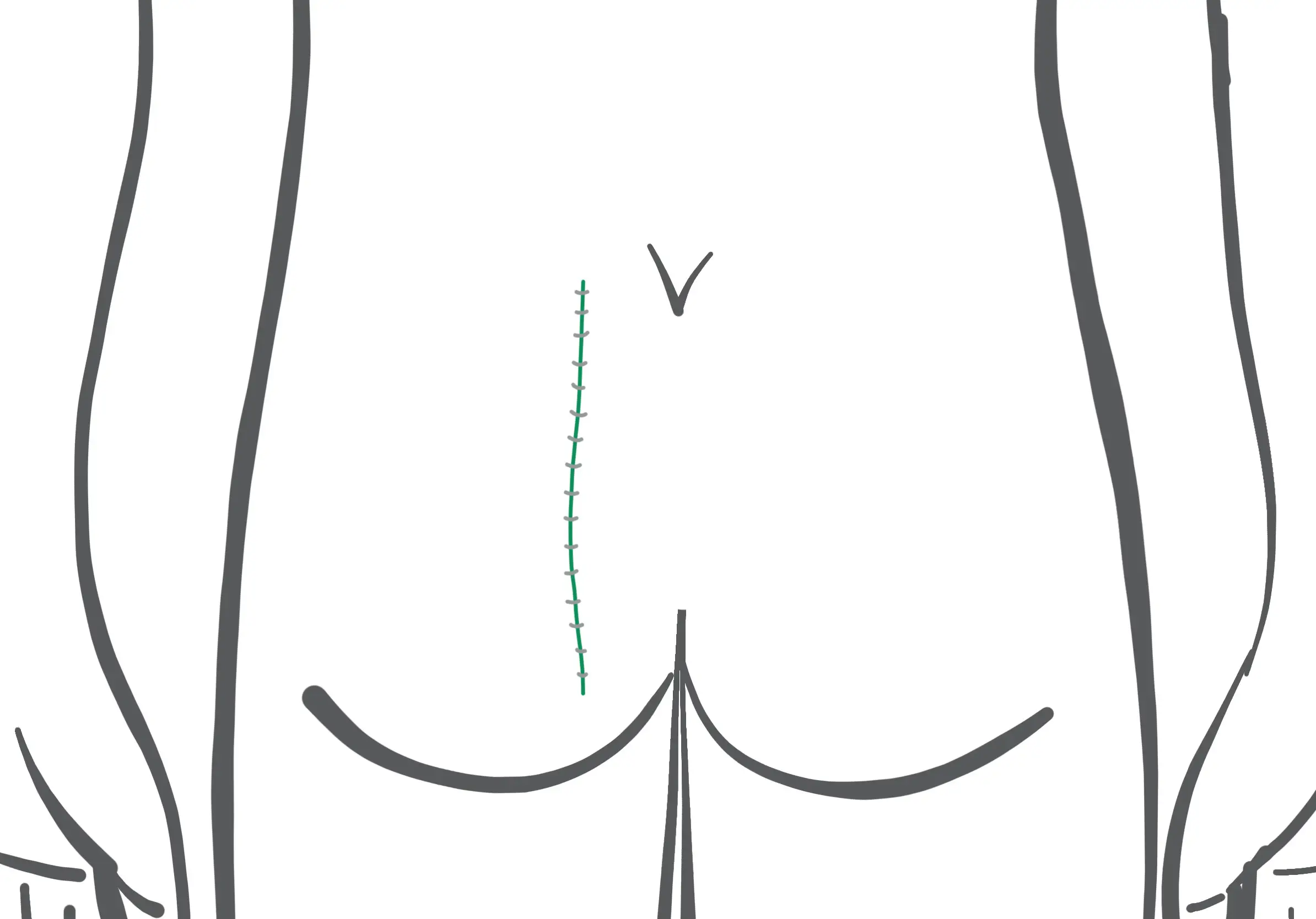
Operationsablauf Karydakis OP
- Vollnarkose oder Rückenmarksnarkose (Spinalanästhesie)
- Stationäre Behandlung und Bauchlagerung
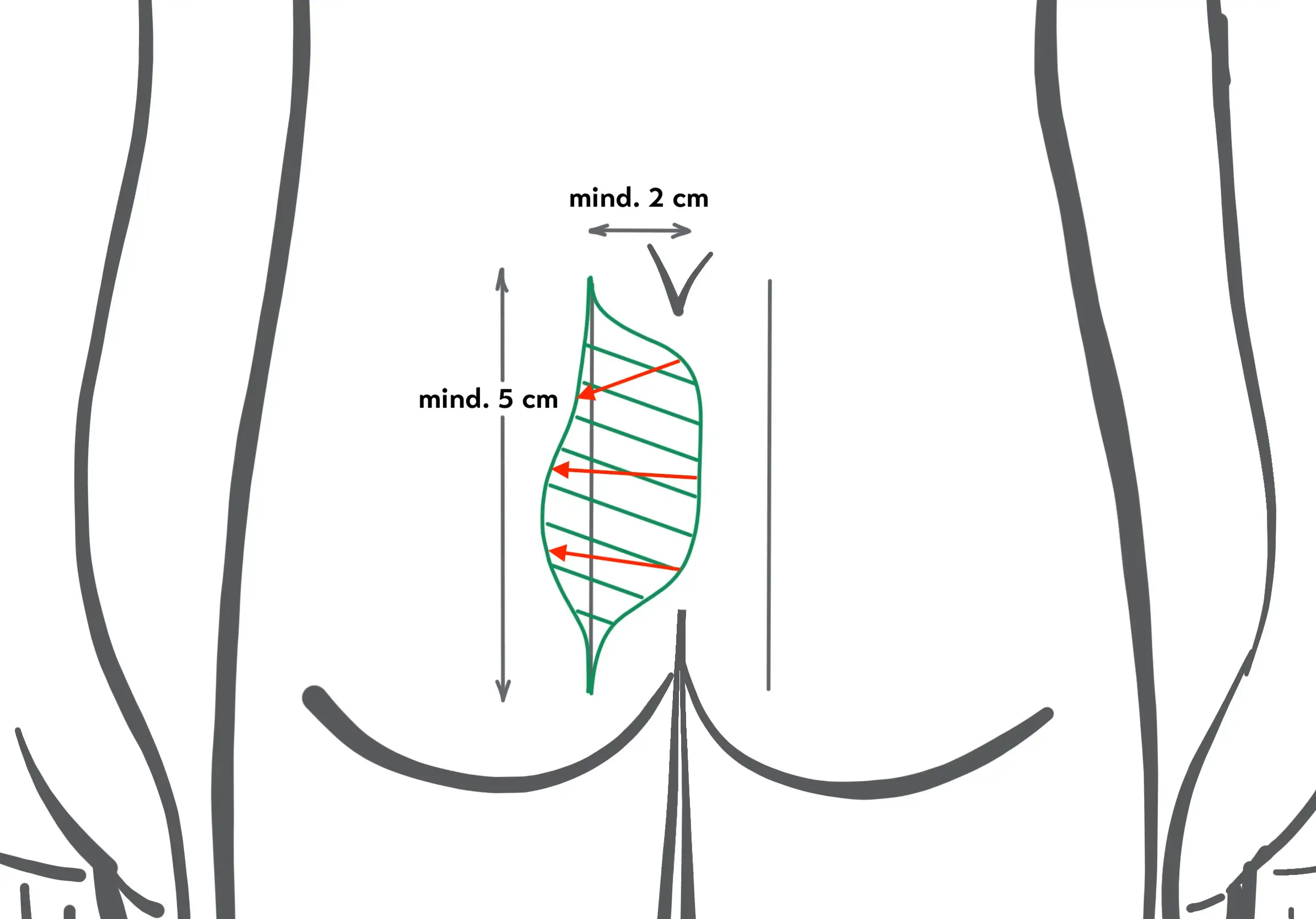
- Die Ausschneidung erfolgt zur Seite versetzt. Die Länge des Schnitts beträgt mindestens 5 cm.
- Ein Verschluß durch Naht wird auf der Seite “lateralisiert”, “off-midline” – mindestens 2 cm seitlich der Mittellinie – und unter Abflachung der Gesäßfalte erreicht.
- Eine Saugdrainage (Redon) kann eingelegt werden.
- 3 Wochen sind Schonung und Entlastung angezeigt.
- Bei unkompliziertem Verlauf ist dann die Abheilung erreicht. Die Abflachung der Gesäßfalte soll Rückfällen vorbeugen.
- Den Ablauf der Operation können Sie z.B. auf www.webop.de nachvollziehen.
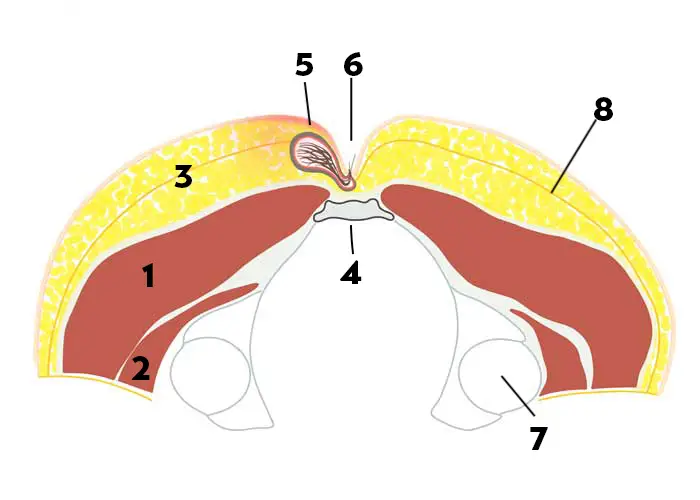
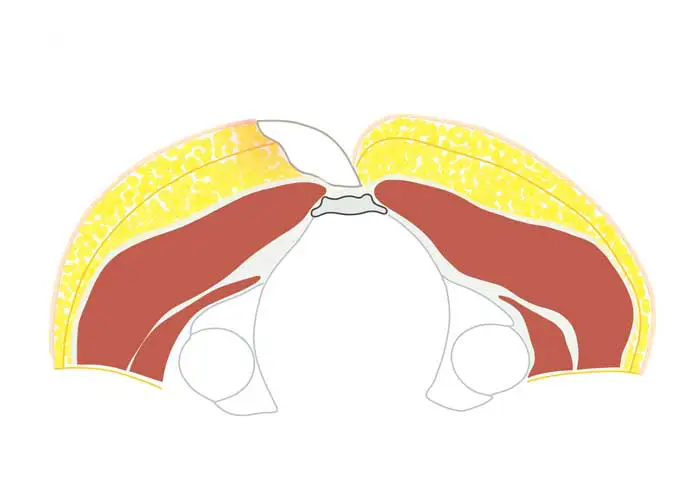
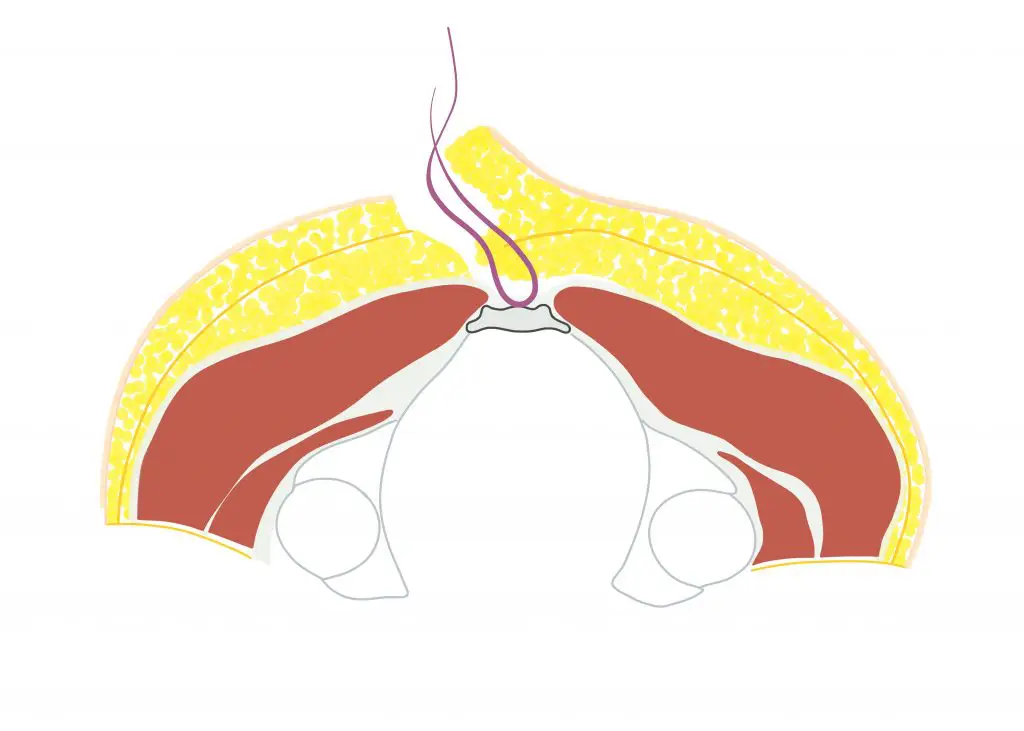
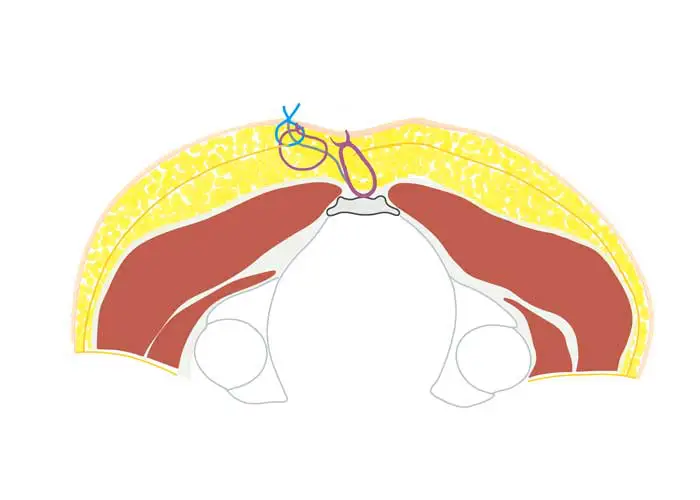
Karydakis OP - wann wenden wir die Methode an?
- bei typischer, nicht voroperierter Steißbeinfistel: Selten
- bei Akne inversa: Sehr selten
- bei Rezidiv nach Radikaloperation, wenn minimal-invasive OP nicht zum Erfolg geführt hat
Pro
- Auch große Defekte lassen sich verschließen
- Sehr gute Heilungsraten: Karydakis selbst gibt bei 6545 in 24 Jahren operierten Patienten eine Rezidivrate von 1 %, eine Komplikationsrate von 8,5 % und eine Nachuntersuchungsrate von 95 % an!
- Niedrige Rezidivrate (0 – 6 %) durch seitliche Narbe und Abflachung einer tiefen Gesäßfalte
Contra
- Technisch anspruchsvolle Operation, erfahrener Operateur erforderlich
- Auch bei optimaler OP Technik 8 – 23 % Hämatome (Blutergüsse) und Wundheilungsstörungen
- Serombildung möglich (Flüssigkeitsansammlungen unter der Narbe)
- Bei Wunden sehr nahe des Afters (< 2 cm Abstand zur Anokutanlinie) nicht anwendbar
- Sichtbare Narbe, Veränderte Körperkontur
Plastische Rekonstruktion
Diese Technik ähnelt von der Schnittführung und dem Konzept des seitlichen Wundverschlusses der Karydakis Operation.
Diese Technik fokussiert auf die Eintrittspforte für Haare und Bakterien. Die Fistel wird nicht notwendigerweise bis in die Tiefe ausgeschnitten, sondern nur entdacht und „ausgeputzt“. Das mobilisierte Gewebe, der „Lappen“ umfaßt nur die Haut und eine dünne Schicht des Unterhautgewebes und ist damit dünner und leichter einzunähen.
Beschreibungen der Technik in verschiedenen Varianten finden sich u.a. bei Bascom und Favuzza. Aus meiner Sicht nicht abschließend geklärt ist, ob die Fistelkapsel nicht doch ein Reservoir an fest eingewachsenen Haaren und bakterieller Besiedelung darstellt, die besser entfernt werden sollte.
Plastische Rekonstruktion
Diese Technik geht auf den russischen Kieferchirurgen Alexander A. Limberg zurück, der eine Technik zum Verschluß eines rauten- (rhombus-) förmigen Defekts 1948 in Russisch und 1966 in Englisch publizierte. 1984 wurde diese Technik von A.S. G. Azab in Ägypten erstmals zum Verschluß einer Steißbeinfistelwunde verwendet. Die unten stehende Beschreibung der Limberg Operation folgt dieser Publikation.
Neben der Karydakis Operation wird unter den Verfahren mit plastischem Wundverschluss die Limberg Plastik am häufigsten angewendet. Es werden exzellente Ergebnisse berichtet. Wir sehen in unserer Sprechstunde leider häufig Patienten, bei denen trotz (oder gerade wegen?) einer extrem ausgedehnten Operation komplizierte Rezidive aufgetreten sind. Verschiedene Modifikationen dieser Technik wurden beschrieben, so der Dufourmentel- und Leaf-Flap.
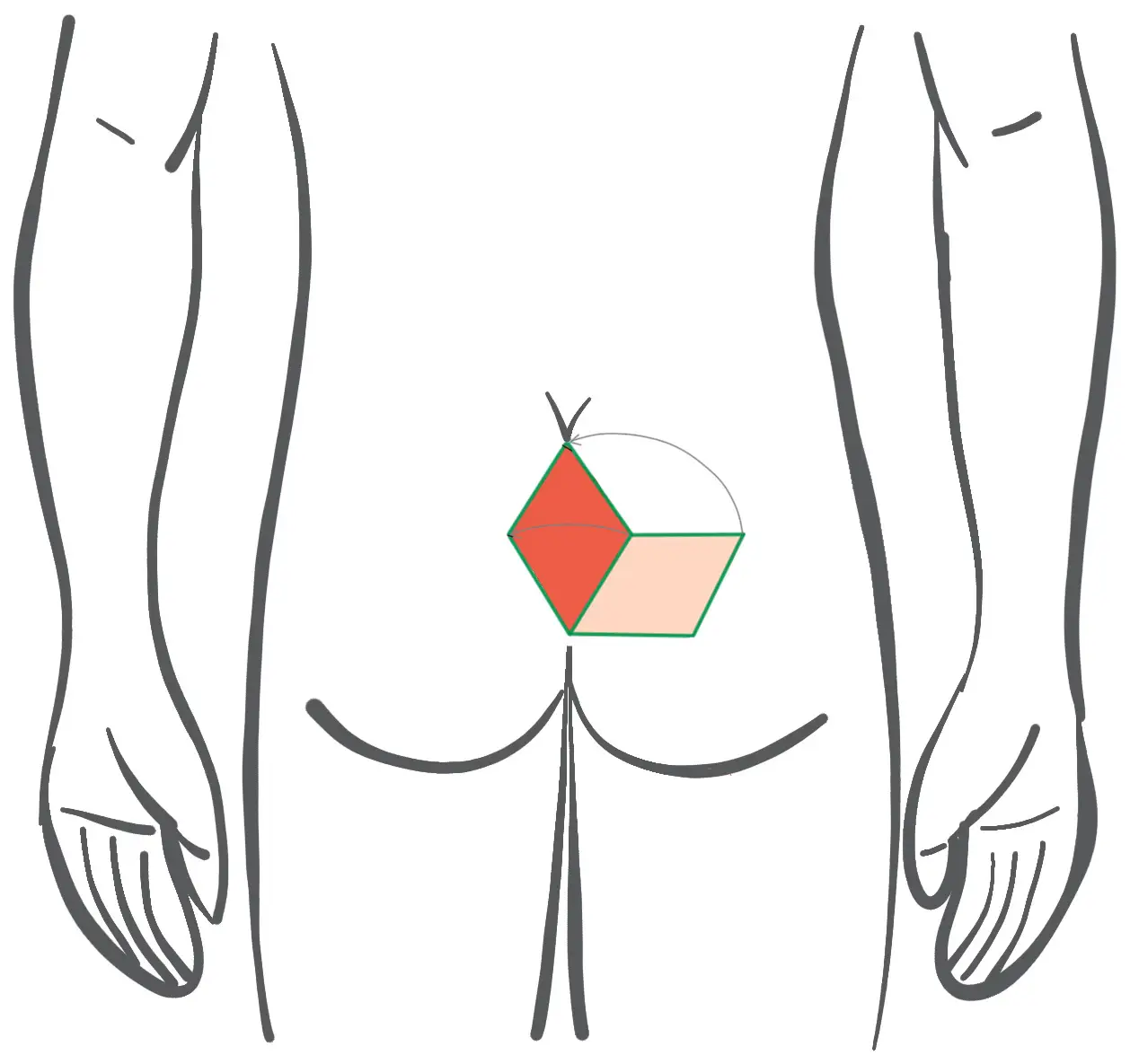
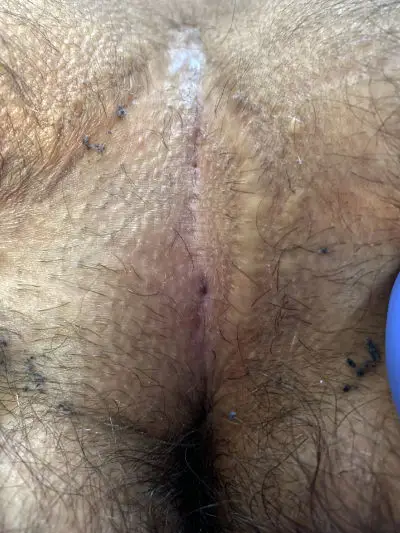
Vorher: Planung der Lappen – Plastik nach Limberg mit rhombenförmiger Schnittführung
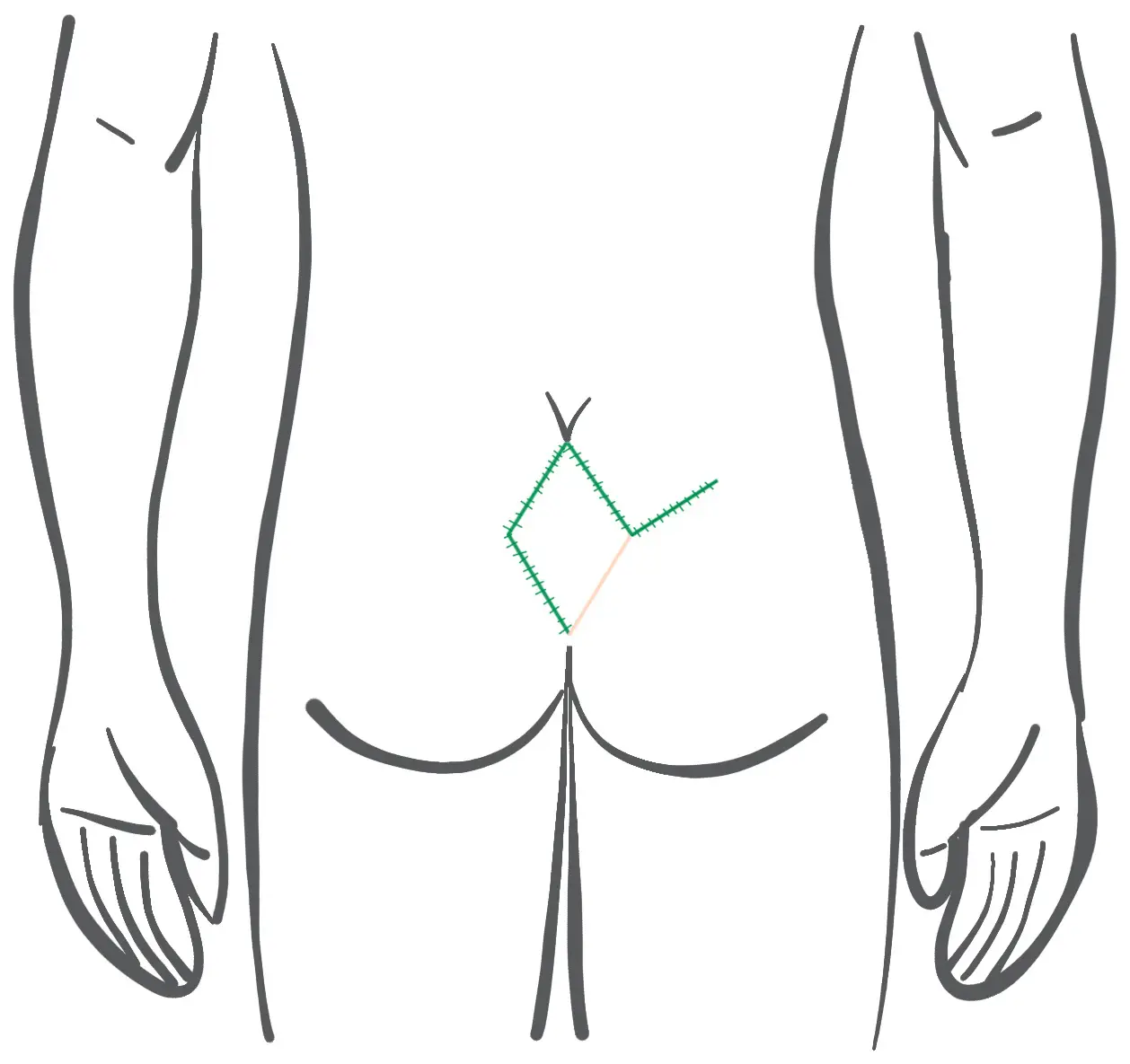
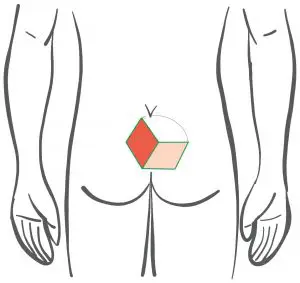
Nachher: Verlauf der Hautnaht bei Limberg Plastik (die Naht liegt in der Mittellinie!)
Operationsablauf Limberg OP
- Vollnarkose oder Rückenmarksnarkose (Spinalanästhesie), stationäre Behandlung und Bauchlagerung
- Ausschneidung und Rotationslappen sind rhombusförmig (d.h. alle Seiten weisen die gleiche Länge auf, anders als beim “Rhomboid”)
- Die jeweils gegenüberliegenden Innenwinkel betragen 60° und 120°.
- Die die Fistel enthaltende Raute wird bis auf die Knochenhaut (Periost) des Steißbeins und die Muskelhaut des Gesäßmuskels (Glutealfascie) ausgeschnitten.
- Eine Saugdrainage wird eingelegt.
- Der gestielte Rhombus-Lappen wird in die Mittellinienwunde verlagert und in 2 Schichten vernäht.
- Die Entnahmestelle des Lappens wird durch schräge Naht verschlossen.
- Für 10 Tage wird der Patient ausschließlich auf die Seite gelagert.
- Dann erfolgt die Entfernung der Hautfäden.
- Rasur und Ausduschen wurde empfohlen.
- Bei unkompliziertem Verlauf ist dann die Abheilung erreicht.
- Hier finden Sie eine anschauliche Darstellung von dem Schweizer Chirurgen Prof. Hetzer.
Häufig wird die Limberg Plastik wie von Bozkurt dargestellt durchgeführt. Ungünstig sind dabei die spitzwinkligen Anteile der Raute in der Mittellinie. Weiterhin beobachten wir häufig, dass sich in der Mitte des Lappens eine Art neue Gesäßfalte bildet, die besonders für neue “pits” prädisponiert. In Publikationen findet man eine Komplikationsrate von 25 %, davon knapp 10 % mit Notwendigkeit einer erneuten Operation.
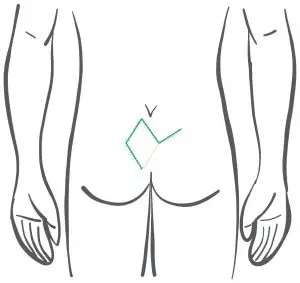
Wenn man also diese Technik anwendet, müßte für eine ausreichende Verlagerung zur Seite gesorgt werden, wie in den unten stehenden Bildern schematisch dargestellt (Wysocki 2019). Auch bei korrekter Durchführung ist man vor den echten Rezidiven nicht sicher. Bei analnahen Rezidiven ist diese Verlagerung zur Seite oft auch gar nicht möglich.
Limberg OP - wann wenden wir die Methode an?
- Nie, da es in fast allen Situationen bessere Alternativen gibt
- Die Technik kann vielleicht eine Notlösung sein, wenn sich Öffnungen extrem nahe am Anus finden, die sich anders nicht schließen lassen. In diesem Fall würde man einen „umgekehrten“ Limberg Lappen wie von Ahmad et al. beschrieben bevorzugen.
Pro
Auch große Defekte lassen sich verschließen
Prinzipiell an jeder Lokalisation möglich
- Gute primäre Heilungsraten
Contra
- Gegenüber Karydakis- oder Cleft Lift erhöhte Komplikationsrate und Re-Operationsrate
Ungünstiges kosmetisches Ergebnis mit deformierter Körperkontur, geringere Patientenzufriedenheit in Studien
Häufige Rezidive (Typ IV a) bei Anwendung in der Mittellinie
Oft Ausbildung zahlreicher “pits” in der neuen Mittellinie mit Typ II a Rezidiven. Daher unbedingt Laser-Epilation zu empfehlen, wenn eine Limberg Operation bereits durchgeführt wurde.
Limberg OP - wann wenden wir die Methode an?
- Nie, da es in fast allen Situationen bessere Alternativen gibt
- Die Technik kann vielleicht eine Notlösung sein, wenn sich Öffnungen extrem nahe am Anus finden, die sich anders nicht schließen lassen. In diesem Fall würde man einen „umgekehrten“ Limberg Lappen wie von Ahmad et al. beschrieben bevorzugen.
Pro
Auch große Defekte lassen sich verschließen
Prinzipiell an jeder Lokalisation möglich
- Gute primäre Heilungsraten
Contra
- Gegenüber Karydakis- oder Cleft Lift erhöhte Komplikationsrate und Re-Operationsrate
Ungünstiges kosmetisches Ergebnis mit deformierter Körperkontur, geringere Patientenzufriedenheit in Studien
Häufige Rezidive (Typ IV a) bei Anwendung in der Mittellinie
Oft Ausbildung zahlreicher “pits” in der neuen Mittellinie mit Typ II a Rezidiven. Daher unbedingt Laser-Epilation zu empfehlen, wenn eine Limberg Operation bereits durchgeführt wurde.
Paraspinaler Transpositions-Lappen
Dabei wird ein kranial („oben“) gestielter, fasziokutaner Lappen durch Rotation in den Mittellinien-Defekt geschwenkt. Versorgt wird der erstmals 2014 von Gupta beschriebene Lappen durch die Perforator-Blutgefäße L5 und/oder S1.
Eine Studie aus Ägypten fand eine Rate an leichten Komplikationen von 25 % und eine Rezidivrate von knapp 4 %. Vorteile soll dieser Lappen durch seine Herkunft fern der Mittellinie und Rotation von quer zu längs haben. Theoretischer Nachteil ist die spitzwinklige Einnaht an der schwierigsten Stelle analnah.
Parasakraler-Perforator-Lappen
Lorem ipsum dolor sit amet, consetetur sadipscing elitr, sed diam nonumy eirmod tempor invidunt ut labore et dolore magna aliquyam erat, sed diam voluptua. At vero eos et accusam et justo duo dolores et ea rebum. Stet clita kasd gubergren, no sea takimata sanctus est Lorem ipsum dolor sit amet. Lorem ipsum dolor sit amet, consetetur sadipscing elitr, sed diam nonumy eirmod tempor invidunt ut labore et dolore magna aliquyam erat, sed diam voluptua. At vero eos et accusam et justo duo dolores et ea rebum. Stet clita kasd gubergren, no sea takimata sanctus est Lorem ipsum dolor sit amet.
Keystone Design Perforator Island Flap (KDPIF)
Lorem ipsum dolor sit amet, consetetur sadipscing elitr, sed diam nonumy eirmod tempor invidunt ut labore et dolore magna aliquyam erat, sed diam voluptua. At vero eos et accusam et justo duo dolores et ea rebum. Stet clita kasd gubergren, no sea takimata sanctus est Lorem ipsum dolor sit amet. Lorem ipsum dolor sit amet, consetetur sadipscing elitr, sed diam nonumy eirmod tempor invidunt ut labore et dolore magna aliquyam erat, sed diam voluptua. At vero eos et accusam et justo duo dolores et ea rebum. Stet clita kasd gubergren, no sea takimata sanctus est Lorem ipsum dolor sit amet.
Literaturverzeichnis: Konventionelle Operationstechniken bei Sinus pilonidalis
Ahmad, M., & Eltayeb, H. (2020). Combined Horizontal Split Gluteus Maximus Muscle and Fasciocutaneous Limberg Flaps for Reconstruction of Recurrent Sacrococcygeal Pilonidal Sinus. Plastic and Reconstructive Surgery Global Open, 8(12)
Athisayaraj, T., Sebastian, B., Alberts, J., & , (2020). WIDE EXCISION AND RHOMBOID FLAP RECONSTRUCTION FOR TREATMENT OF COMPLEX PILONIDAL DISEASE. CASE SERIES AND REVIEW OF LITERATURE.. International Journal of Medical and Biomedical Studies,
Bessa, S. (2007). Results of the Lateral Advancing Flap Operation (Modified Karydakis Procedure) for the Management of Pilonidal Sinus Disease. Diseases of the Colon & Rectum, 50(11), 1935–1940-1935
Bessa, Samer S. „Comparison of Short-term Results Between the Modified Karydakis Flap and the Modified Limberg Flap in the Management of Pilonidal Sinus Disease A Randomized Controlled Study.“ Diseases of the Colon & Rectum 56.4 (2013): 491–498-491
Calisir, A., & Ece, I. (2021). Comparison of the Keystone flap and the Limberg flap technique in the surgical treatment of pilonidal sinus disease. Updates in Surgery, 73(6), 2341-2346.
Chaput, B., Herlin, C., Jacques, J., Berthier, C., Meresse, T., Bekara, F., Sinna, R., Boissière, F., Bertheuil, N., & Grolleau, J. (2019). Management of Pilonidal Sinus Disease with the Aesthetically Shaped Parasacral Perforator Flap: Multicenter Evaluation of 228 Patients. Plastic & Reconstructive Surgery, 144(4), 971-980.
Farag, A., Nasr, S., Farag, A., & Elbarmelgi, M. (2020). The Use of Paraspinal Transposition Flap for Recurrent Pilonidal Sinus, a New Histological Basis for Management of Pilonidal Sinus Disease. Indian Journal of Surgery, 82(4), 514-519.
Faux, W., Pillai, S., & Gold, D. (2005). Limberg flap for pilonidal disease: the „no–protractor“ approach, 3 steps to success. Techniques in Coloproctology, 9(2), 153-155.
Gupta, S., Chattopadhyay, D., Agarwal, A. K., Guha, G., Bhattacharya, N., Chumbale, P. K., Gupta, S., & Murmu, M. B. (2014). Paraspinal transposition flap for reconstruction of sacral soft tissue defects: a series of 53 cases from a single institute. Asian spine journal, 8(3), 309–314.
Hetzer, F. (2021). Modifizierter Limberg-Lappen beim Sinus pilonidalis. coloproctology
Jahan, N., Rahman, M., Roy, S., Islam, S., Alam, M., Ahmed, T., Rahman, C., & , (2021). Limberg Flap Procedure for Managing Sacrococcygeal Pilonidal Sinus Disease: our Experience. Journal of Dhaka Medical College,
Kim, J., Nam, S., Park, E., Choi, C., Cha, H., & , (2021). Surgical Treatment of Sacrococcygeal Pilonidal Sinus with a Leaf Flap. Journal of Wound Management and Research,
Müller, K., Marti, L., Tarantino, I., Jayne, D. G., Wolff, K., & Hetzer, F. H. (2011). Prospective analysis of cosmesis, morbidity, and patient satisfaction following Limberg flap for the treatment of sacrococcygeal pilonidal sinus. Diseases of the colon and rectum, 54(4), 487–494.
Roatis, M., Georgescu, A., & , (2020). Rhomboid Flap vs. Keystone Perforator Island Flap (KPIF) in the Treatment of Pilonidal Sinus Disease: Comparison of Short-Term Results. International Journal of Clinical Medicine
Sarı, R., Akbaba, S., Gündoğdu, R., Yazıcıoğlu, M., & , (2018). Comparison of the V-Y Flap and Limberg Flap Operations in Pilonidal Sinus Surgery. Turkish Journal of Colorectal Disease
Thapa, P., Maharjan, D., Ghimire, R., Shrestha, S., & , (2017). Modified Limberg Flap for Pilonidal Sinus. Nepal Journal of Dermatology, Venereology & Leprology
Turan, A. (2007). A New Flap for Reconstruction of Pilonidal Sinus Lumbar Adipofascial Turnover Flap. Annals of Plastic Surgery, 58(4), 411-415.
Yildiz, A., Yildiz, A., Baris Turhan, V., Kucukdiler, E., Karacan, E., & , (2020). Karydakis Flap Reconstruction for Pilonidal Disease. Acta Scientific Medical Sciences
DR. BERNHARD HOFER & FLORIAN LIEBL
Fachärzte für Viszeralchirurgie und Proktologie – PartG mbB
Brienner Str. 13, D-80333 München
- info@darmsprechstunde.de
- Montag - Freitag: 08.00 - 13.00 und 14.00 - 18.00
- und nach Vereinbarung
- Samstag, Sonntag, Feiertag : geschlossen
- Beachten Sie auch unsere Hinweise im Titel dieser Website und auf unserer Telefonansage.
Mit dem Laden der Karte akzeptieren Sie die Datenschutzerklärung von Google.
Mehr erfahren
© 2024 Proktologische Praxis München
