Chirurgia del seno pilonidale: tutto quello che c'è da sapere sulla procedura
Fistola sacro coccigea La diagnosi di può essere uno shock per chi ne è affetto. Quello che inizialmente sembra un semplice brufolo spesso si rivela una malattia complessa che richiede un trattamento chirurgico. L'escissione radicale (dal latinoradix = radice) della fistola con trattamento a ferita aperta è di solito raccomandata come procedura standard.
Ma mentre il paziente si prepara all'intervento, sorgono numerose domande: l'operazione deve essere eseguita in regime ambulatoriale o di ricovero? Quanto durerà la degenza in ospedale? L'assicurazione sanitaria coprirà i costi? Quale metodo chirurgico è più adatto? Quanto dura l'operazione e il successivo periodo di recupero? E infine, ma non meno importante: Quanto è alto il rischio di ricaduta?
Fistola sacro coccigeaQuesto articolo illustra i vari metodi di intervento e risponde alle domande più frequenti sulla procedura e sulla fase post-operatoria.
Fistola sacro coccigea La storia dell'operazione inizia con un errore
Quando il seno pilonidale è stato diagnosticato sempre più spesso all'inizio del XX secolo, si è inizialmente ipotizzato che si trattasse di una malformazione congenita che si sviluppa durante il periodo embrionale.
Di conseguenza, si privilegiava la chirurgia radicale (dal latino radix = radice), in cui anche il tessuto sano veniva generosamente asportato con un "margine di sicurezza" per garantire che il tessuto presumibilmente malformato fosse completamente rimosso.
Nonostante questa procedura, tuttavia, le recidive continuavano a verificarsi, il che avrebbe dovuto mettere in discussione la teoria di una malattia congenita. Il capo di stato maggiore delle forze armate americane aveva già vietato l'operazione radicale dopo che 79.000 soldati erano stati ricoverati in ospedale per una media di 55 giorni (la cosiddetta "malattia del pilota di jeep"), ma la procedura chirurgica rimase invariata.
Si cercò invece di tenere sotto controllo le fistole ricorrenti con interventi ancora più estesi.
Quando non si poté più ignorare l'evidenza che la teoria di una malattia congenita era sbagliata, si poté finalmente trarre l'ovvia conclusione e cambiare la strategia chirurgica! Il chirurgo inglese David H. Patey lo aveva chiesto già nel 1970, descrivendo lo sviluppo del seno pilonidale come un granuloma da corpo estraneo.
Si cercarono invece nuove giustificazioni per l'operazione radicale. Si sostenne che l'ampia cicatrice creata avrebbe protetto dalla ricrescita dei capelli a causa della loro assenza.
Purtroppo, molti chirurghi sono ancora oggi legati a queste idee superate!
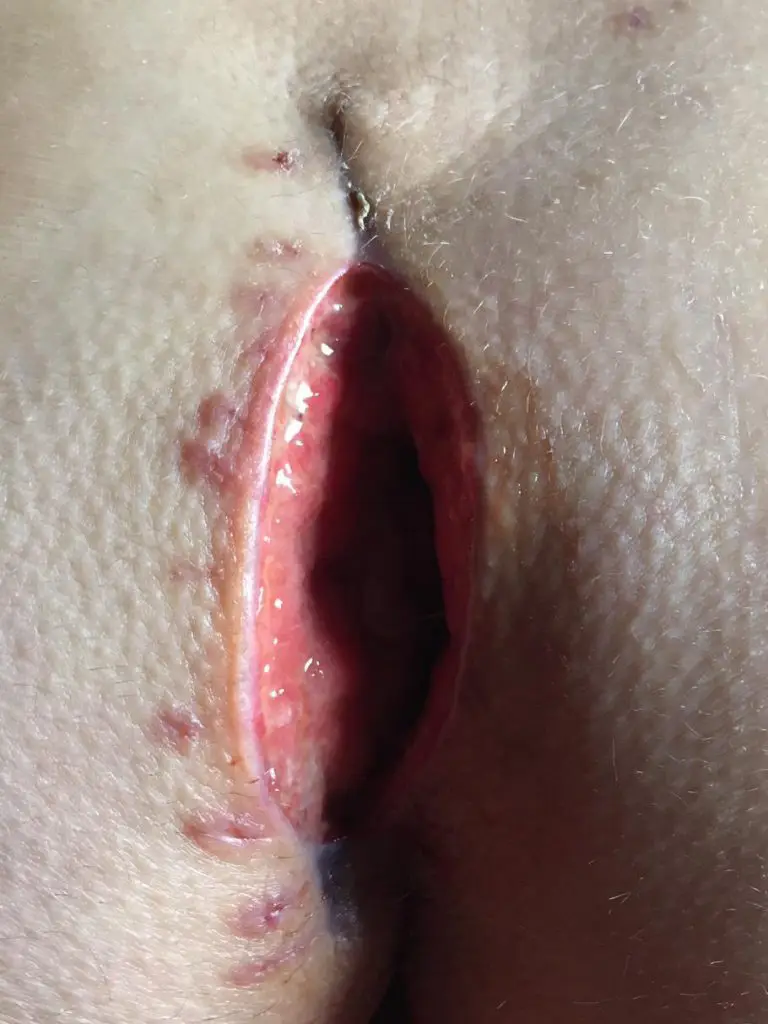
Come può apparire la ferita dopo un'operazione di questo tipo, si può vedere ad esempio su questa pagina di una persona colpita
Intervento chirurgico Chirurgia radicale ("Escissione in toto")
- Di solito la chirurgia in anestesia generale o spinale (anestesia spinale)
- La maggior parte degli interventi chirurgici in regime di ricovero sono eseguiti in ospedale in qualità di pazienti ricoverati.
- Il paziente addormentato viene prima girato in posizione prona. La pelle è disinfettata e l'area circostante è sterilizzata.
- La maggior parte dei chirurghi inietta prima un colorante blu per poter riconoscere la dimensione della fistola dalla colorazione blu.
- Utilizzando un bisturi o un coltello elettrico, un blocco di tessuto a forma di fuso ("whetstone") viene tagliato "in modo sicuro nel sano" fino al periostio (fascia).
- La ferita rimane aperta. Il tamponamento (imbottitura della ferita) viene spesso effettuato con impacchi sterili o strisce tessili imbevute di iodoformio.
- Questi tamponamenti vengono cambiati regolarmente. I pazienti sono di solito istruiti a lavare regolarmente la ferita.
- Fistola sacro coccigea Op Durata: 20 - 30 minuti
Qui potete trovare un Video del taglio convenzionale. Le formulazioni del protocollo di funzionamento si trovano, ad esempio, in OP-Bericht.de.
Una grande ferita, e poi?
Le opzioni per la chiusura della ferita sono fondamentalmente tre: trattamento a cielo aperto della ferita, sutura dei bordi della ferita per appiattirli (marsupializzazione), oggi raramente utilizzata, e chiusura della ferita con suture.
Trattamento aperto della ferita
Ciò che si intende con questo non è raro: Vedremo. La ferita lunga 5-10 cm e larga 3-5 cm dovrebbe riempirsi di tessuto cicatriziale. Per evitare una chiusura prematura, la cavità della ferita viene riempita con un tamponamento.
Ci sono due modi per guarire la ferita: la guarigione primaria della ferita avviene quando i bordi della ferita sono a stretto contatto, ad esempio in una ferita suturata. In primo luogo, si attacca insieme alla fibrina, una proteina dei fattori di coagulazione nel sangue. La cicatrice guadagna fermezza nella seconda fase, quando le cellule del tessuto connettivo si moltiplicano e formano fibre di collagene stabili.
Dopo l'escissione radicale è possibile solo la guarigione secondaria della ferita. Prima la ferita si pulisce da sola. Poi si riempie di tessuto di granulazione. Quando si raggiunge il livello della pelle, una nuova pelle cresce sopra la cicatrice in una fase finale.
Nella guarigione delle ferite secondarie, il riposo fisico non è di alcun beneficio. Le infezioni della ferita sono rare. Nella regione del coccige, i peli che ricrescono e i peli sciolti da altre aree del corpo, così come le particelle tessili dai vestiti, sono i fattori di interferenza più comuni. Abbiamo trovato peli di altri membri della famiglia e di animali domestici in ferite che non guariscono su Fistola sacro coccigea .
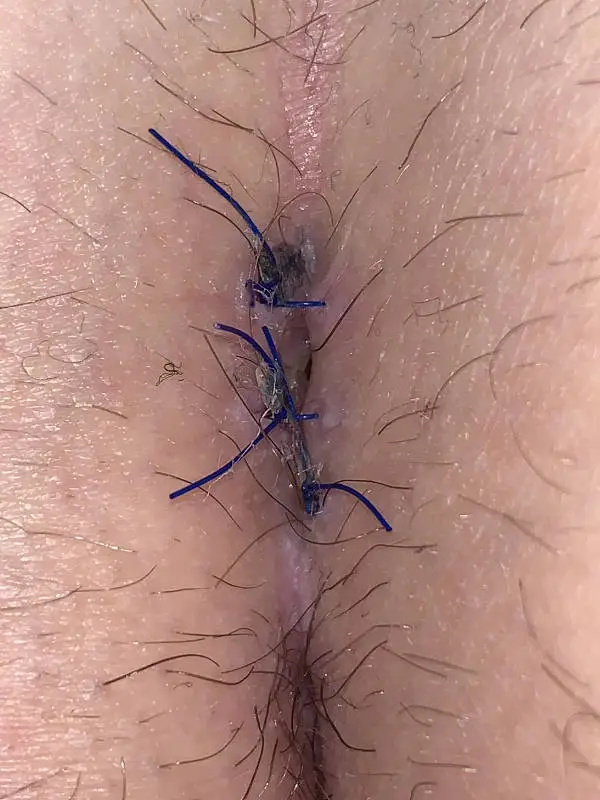
Chiusura della cucitura nella linea centrale - di solito non è una buona idea
Sarebbe un pensiero ovvio ricucire la ferita. Soprattutto con una piccola ferita si può immaginare.
Purtroppo la sutura della linea mediana guarisce senza problemi solo in una parte dei casi.
Ipeli ricrescenti e sciolti penetrano nella ferita suturata, i punti disutura ostacolano la necessaria rasatura.
L'umidità e la colonizzazione batterica favoriscono le infezioni delle ferite. La sutura si riapre o deve essere aperta prematuramente.
Le forze di taglio e il movimento costante fanno sì che le cuciture si allentino.
Per questi motivi, le tecniche che hanno tentato di compensare la perdita di tessuto molle mobilizzando il tessuto adiposo(flapplastica secondo Maruyama) non hanno avuto successo perché la ferita alla fine è stata chiusa nella linea mediana.
La sutura nella linea mediana non è raccomandata nella linea guida attuale. In casi individuali ben giustificati, una sutura di questo tipo può comunque contribuire ad abbreviare i tempi di guarigione. Secondo la mia esperienza, i prerequisiti sono
- condizioni di assenza di infiammazioni durante l'operazione
- Trattamento con epilazione laser il giorno dell'intervento
- rimozione meticolosa dei peli nella zona della ferita 1 - 2 volte alla settimana
- rimozione precoce della sutura intorno al 10° giorno dopo l'intervento
Chirurgia radicale - quando usiamo il metodo?
- al tipico Fistola sacro coccigea: Mai
- acne inversa: quando la terapia conservativa e la chirurgia mini-invasiva non hanno avuto successo
Pro
- Tecnica chirurgica semplice
- disponibile a livello nazionale
- rimozione completa della fistola facile da ottenere
Contra
- ferita grave
- guarigione prolungata
- cicatrici sfavorevoli
- alto tasso di mancata guarigione
- alto tasso di ricorrenza
Ricostruzione in plastica
Questa tecnica risale al chirurgo militare greco... George E. Karydakis che era un chirurgo militare greco. Ha riconosciuto il problema della difficile guarigione e dell'alto tasso di recidiva. Con la sua tecnica di incisione laterale e ricostruzione della ferita, pubblicata nel 1974, ha migliorato notevolmente i risultati della chirurgia Fistola sacro coccigea .
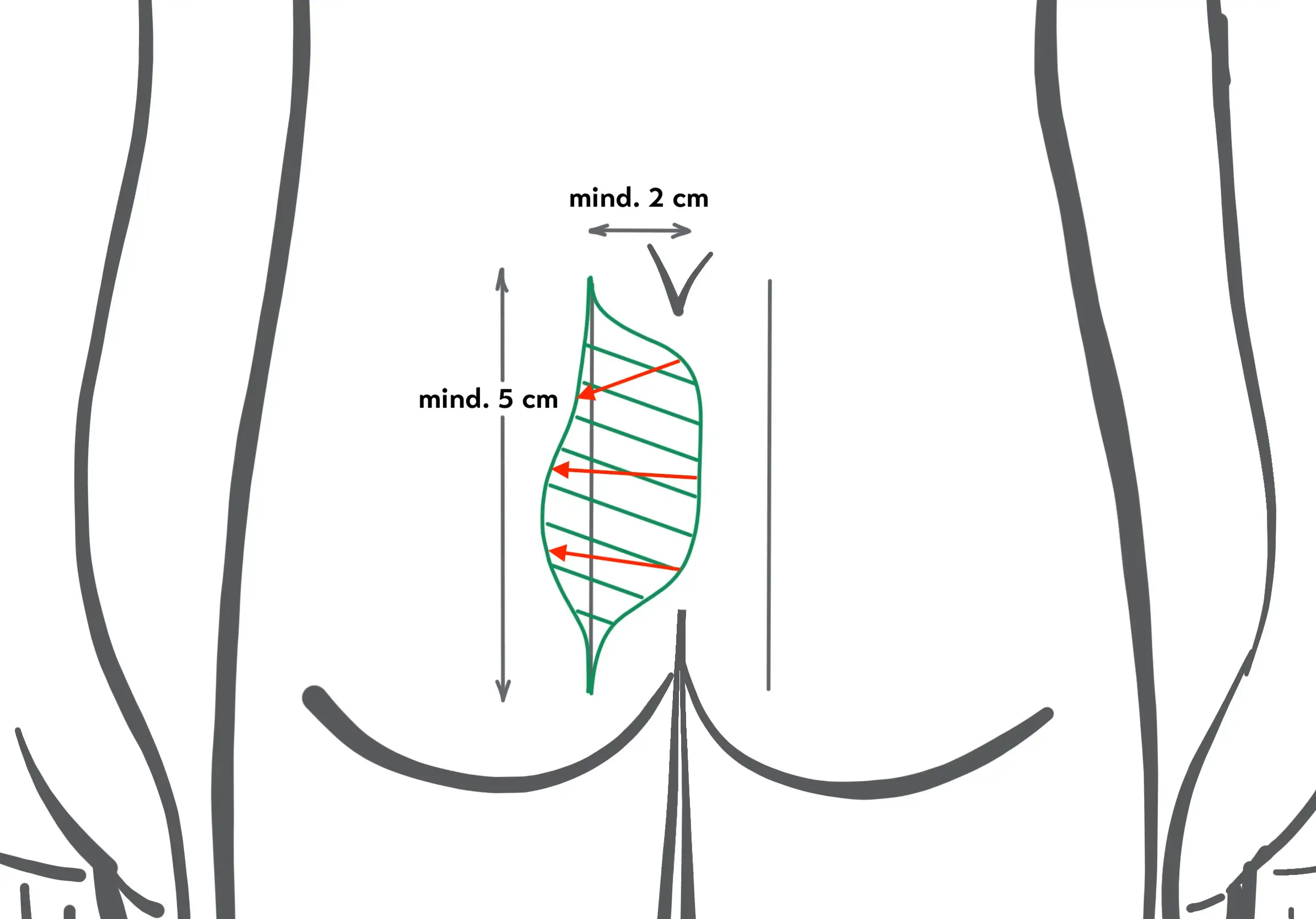
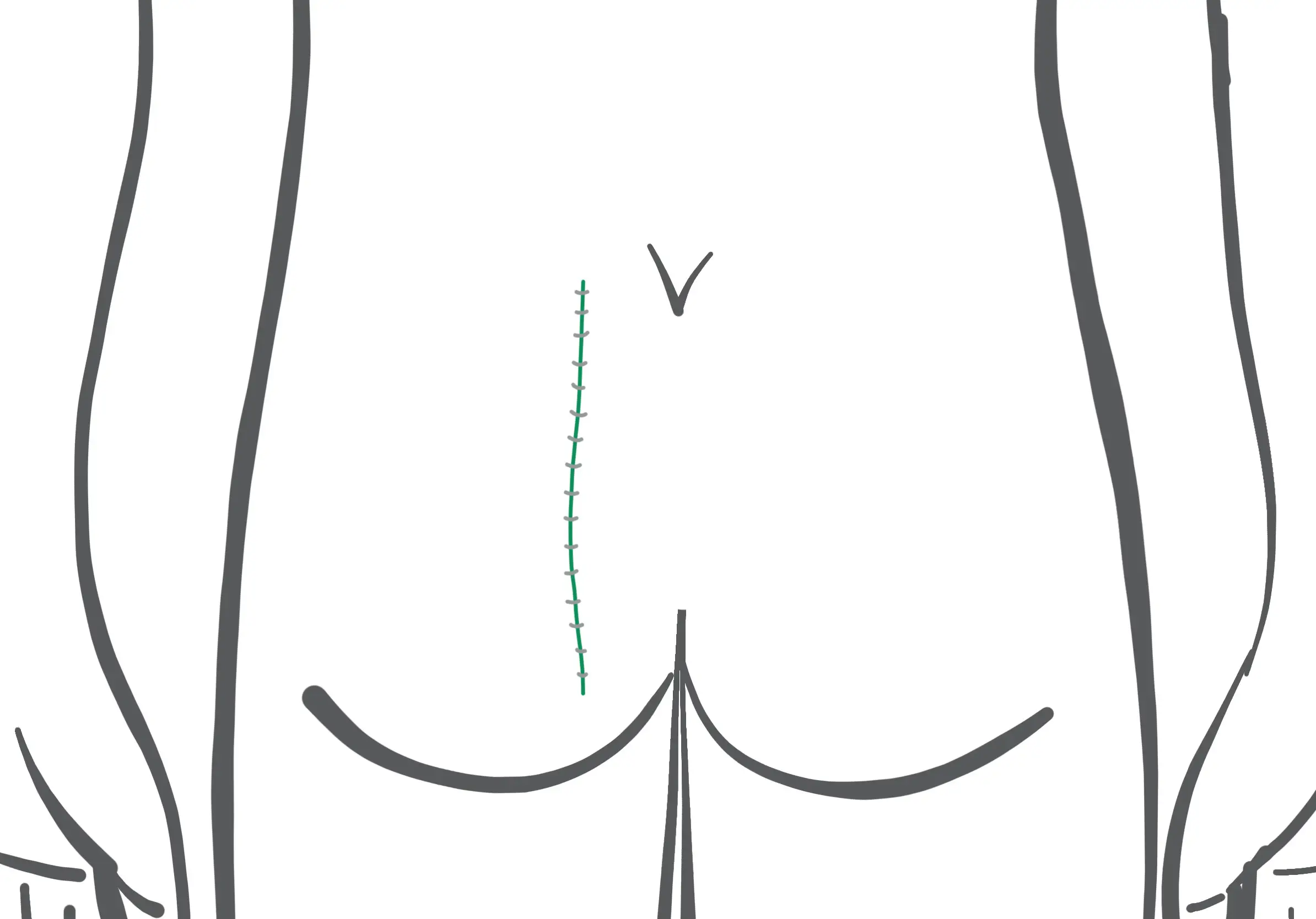
Procedura operativa Karydakis OP
- Anestesia generale o spinale (anestesia spinale)
- Trattamento ospedaliero e posizionamento addominale
- Il ritaglio viene fatto sfalsato lateralmente. La lunghezza del taglio è di almeno 5 cm.
- La chiusura per sutura si ottiene sul lato "lateralizzato", "off-midline" - almeno 2 cm a lato della linea mediana - e con appiattimento della piega glutea.
- Può essere inserito un drenaggio di aspirazione (Redon).
- 3 settimane sono indicate per la protezione e il sollievo.
- Se il corso è semplice, si ottiene la guarigione. L'appiattimento della piega glutea dovrebbe prevenire le ricadute.
- È possibile modificare il corso dell'operazione, ad esempio, in www.webop.de capire.
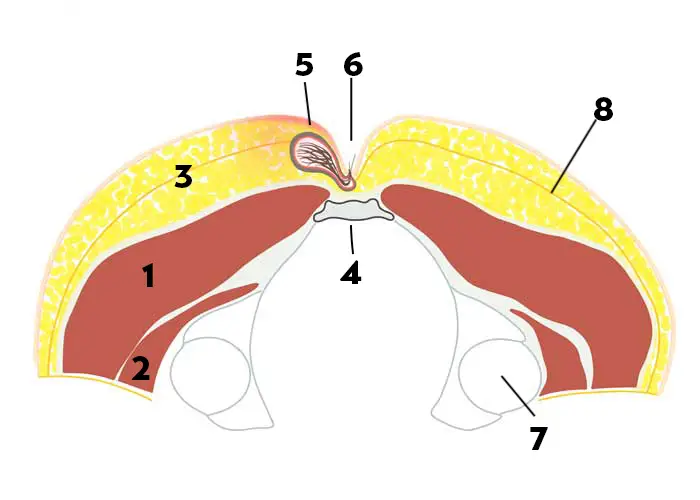
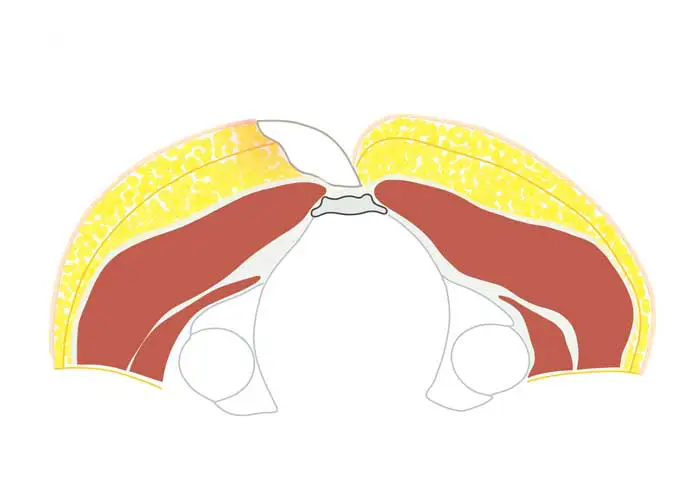
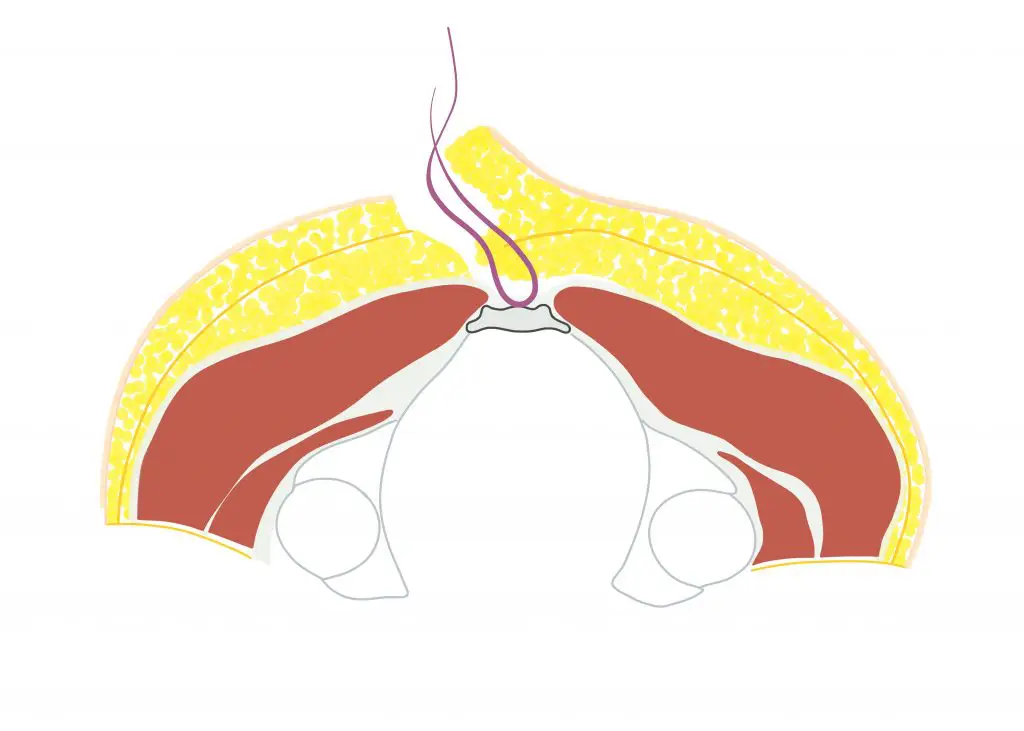
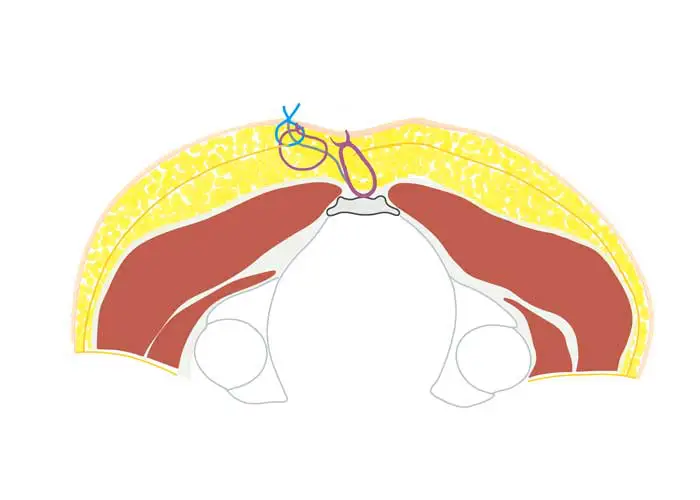
L'intervento di Karydaki - quando usiamo il metodo?
- con il tipico, non pre-operato Fistola sacro coccigea: Raramente
- per l'acne inversa: molto rara
- in caso di recidiva dopo un intervento chirurgico radicale, se la chirurgia mini-invasiva non ha avuto successo
Pro
- Anche i difetti più grandi possono essere chiusi
- Ottimi tassi di recupero: Karydakis La stessa indica un tasso di ricorrenza dell'1%, un tasso di complicazioni dell'8,5% e un tasso di follow-up del 95% per 6545 pazienti operati in 24 anni!
- Basso tasso di ricorrenza (0 - 6 %) dovuto alla cicatrice laterale e all'appiattimento di una piega glutea profonda
Contra
- Intervento tecnicamente impegnativo, è richiesto un chirurgo esperto
- Anche con la tecnica OP ottimale 8 - 23 % di ematomi (lividi) e disturbi di guarigione delle ferite
- Possibile formazione di sieroma (accumulo di fluido sotto la cicatrice)
- Bei Wunden sehr nahe des Afters (< 2 cm Abstand zur Anokutanlinie) nicht anwendbar
- Cicatrice visibile, contorno del corpo alterato
Ricostruzione in plastica
Questa tecnica è simile all'operazione di Karydakis per quanto riguarda l'incisione e il concetto di chiusura della ferita laterale.
Questa tecnica si concentra sul punto di entrata dei peli e dei batteri. La fistola non è necessariamente escissa fino alla sua profondità, ma solo disostruita e "ripulita". Il tessuto mobilizzato, il "lembo" comprende solo la pelle e un sottile strato di tessuto sottocutaneo ed è quindi più sottile e più facile da suturare.
Descrizioni della tecnica in diverse varianti si trovano, tra l'altro, a Bascom e Favuzza. Dal mio punto di vista non è definitivamente chiarito se la capsula fistola non rappresenti un serbatoio di peli incarniti e colonizzazione batterica che dovrebbe essere meglio rimosso.
Ricostruzione in plastica
Questa tecnica risale al chirurgo orale russo Alexander A. Limberg che ha pubblicato una tecnica per la chiusura di un difetto a forma di diamante (rombo) in russo nel 1948 e in inglese nel 1966. Nel 1984 questa tecnica è stata pubblicata da A.S. G. Azab usato per la prima volta in Egitto per chiudere una ferita al coccige. La descrizione dell'operazione Limberg di seguito riportata segue la presente pubblicazione.
A parte l'operazione Karydakis, la chirurgia plastica di Limberg è la procedura più utilizzata con la chiusura plastica della ferita. Vengono riportati risultati eccellenti. Purtroppo, nella nostra consultazione vediamo spesso pazienti che hanno avuto recidive complicate nonostante (o proprio a causa di?) un'operazione estremamente estesa. Sono state descritte varie modifiche di questa tecnica, come il Dufourmentel e il Leaf Flap.
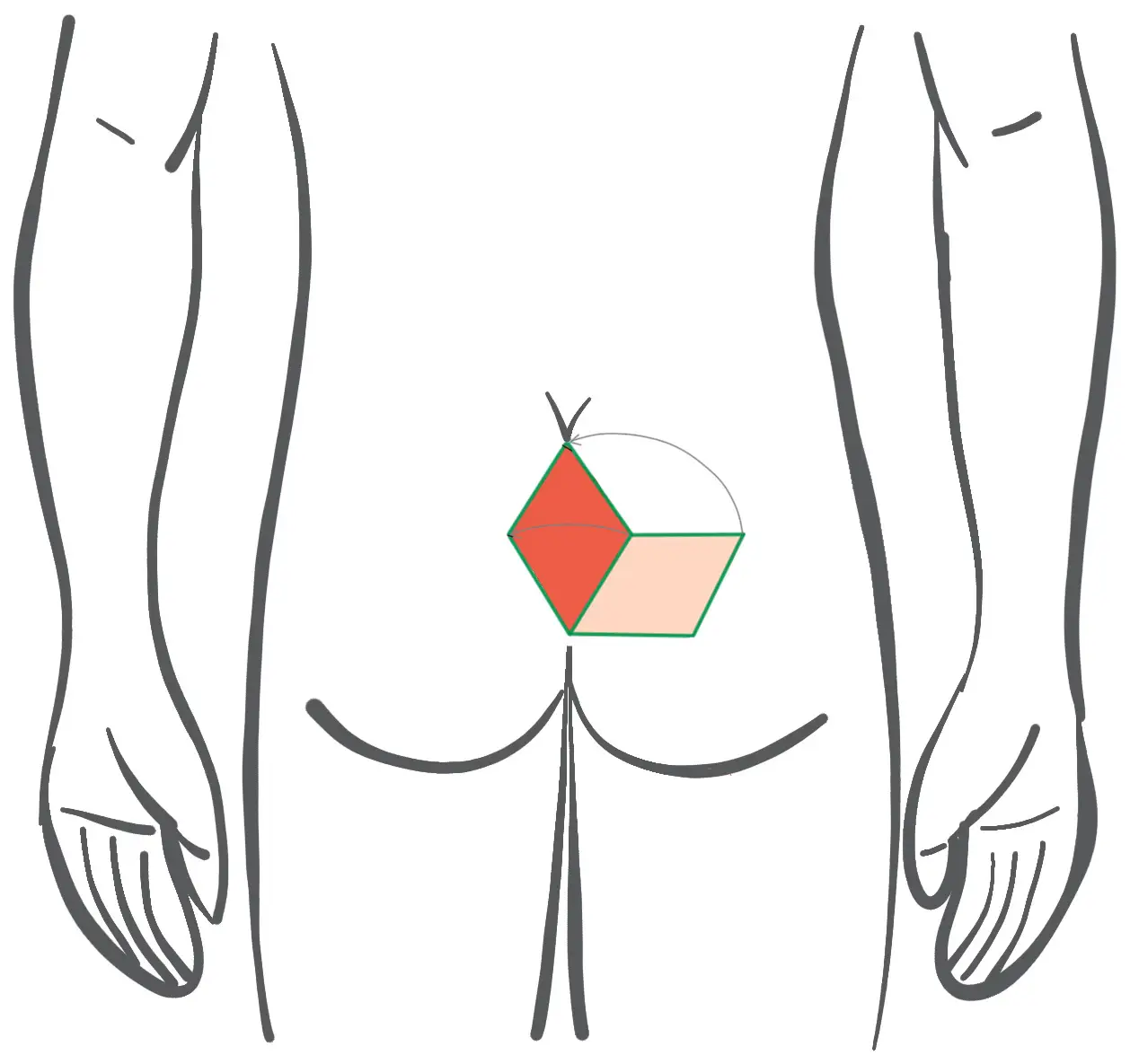
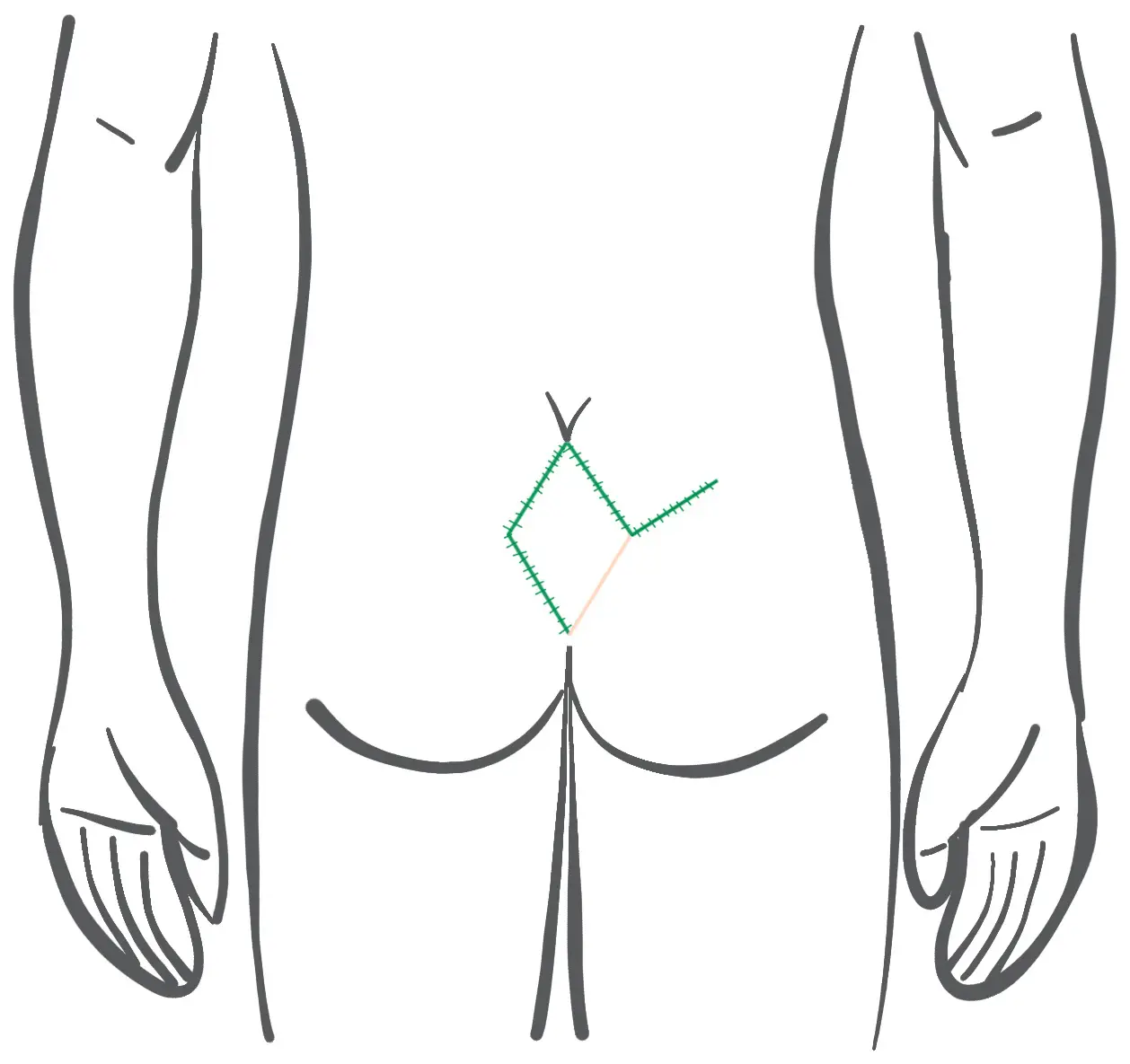
Prima: Pianificazione dei lobi - plastica a Limberg con taglio a rombi
Dopo: Corso della sutura cutanea al Limberg Plastik (la sutura si trova nella linea mediana!)
Operazione Limberg OP
- Anestesiagenerale o spinale (anestesia spinale), trattamento in degenza e posizionamento addominale
- I lobi ritagliati e rotazionali sono a forma di rombo (cioè tutti i lati hanno la stessa lunghezza, a differenza del "romboide")
- I rispettivi angoli interni opposti sono di 60° e 120°.
- La ruta che contiene la fistola è ritagliata nel periostio del coccige e nella fascia glutea.
- Viene inserito un drenaggio di aspirazione.
- Il lembo del rombo peduncolato viene riposizionato sulla ferita della linea mediana e suturato in 2 strati.
- Il sito donatore del lembo è chiuso da una sutura diagonale.
- Per 10 giorni, il paziente viene posizionato solo lateralmente .
- Poi i fili della pelle vengono rimossi.
- Si raccomandava di radersi e fare la doccia.
- Se il corso è semplice, si ottiene la guarigione.
- Qui troverete una presentazione illustrativa del chirurgo svizzero Prof. Hetzer.
Spesso la scultura di Limberg viene eseguita come mostrato da Bozkurt mostrato. Le parti ad angolo acuto del rombo sulla linea mediana sono sfavorevoli. Inoltre, si osserva spesso che una sorta di nuova piega glutea si forma in mezzo al lembo, che predispone a nuove "fosse" in particolare. Nelle pubblicazioni, si trova un tasso di complicazioni del 25%, di cui quasi il 10% richiede una nuova operazione.
Pertanto, se si utilizza questa tecnica, si dovrebbe garantire uno spostamento laterale sufficiente, come mostrato schematicamente nelle immagini seguenti(Wysocki 2019). Anche se eseguito correttamente, non si è al sicuro da vere e proprie recidive. Nel caso di recidive anali, questo spostamento sul lato spesso non è affatto possibile.
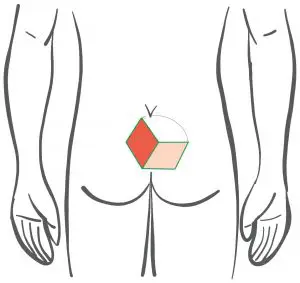
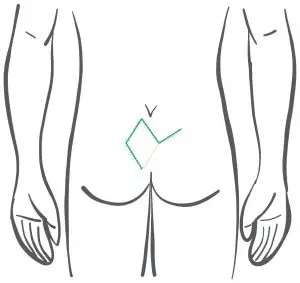
Limberg OP - quando si utilizza il metodo?
- Mai, perché ci sono alternative migliori in quasi tutte le situazioni
- La tecnica può forse essere una soluzione di emergenza se si trovano aperture estremamente vicine all'ano che non possono essere chiuse in altro modo. In questo caso, si preferisce un lembo Limberg "invertito" come descritto da Ahmad et al.
Pro
Anche i difetti più grandi possono essere chiusi
In linea di principio possibile in qualsiasi localizzazione
- Buoni tassi di guarigione primaria
Contra
- Aumento del tasso di complicazioni e del tasso di rioperazione rispetto al Karydakis o al Cleft Lift
Risultato cosmetico sfavorevole con contorno del corpo deformato, minore soddisfazione del paziente negli studi
Recidive frequenti (tipo IV a) se usato nella linea mediana
Spesso formazione di numerosi "pozzi" nella nuova linea mediana con ricorrenza di tipo II a. Pertanto l'epilazione laser è altamente raccomandato se l'intervento di Limberg è già stato eseguito.
Limberg OP - quando si utilizza il metodo?
- Mai, perché ci sono alternative migliori in quasi tutte le situazioni
- La tecnica può forse essere una soluzione di emergenza se si trovano aperture estremamente vicine all'ano che non possono essere chiuse in altro modo. In questo caso, si preferisce un lembo Limberg "invertito" come descritto da Ahmad et al.
Pro
Anche i difetti più grandi possono essere chiusi
In linea di principio possibile in qualsiasi localizzazione
- Buoni tassi di guarigione primaria
Contra
- Aumento del tasso di complicazioni e del tasso di rioperazione rispetto al Karydakis o al Cleft Lift
Risultato cosmetico sfavorevole con contorno del corpo deformato, minore soddisfazione del paziente negli studi
Recidive frequenti (tipo IV a) se usato nella linea mediana
Spesso formazione di numerosi "pozzi" nella nuova linea mediana con ricorrenza di tipo II a. Pertanto l'epilazione laser è altamente raccomandato se l'intervento di Limberg è già stato eseguito.
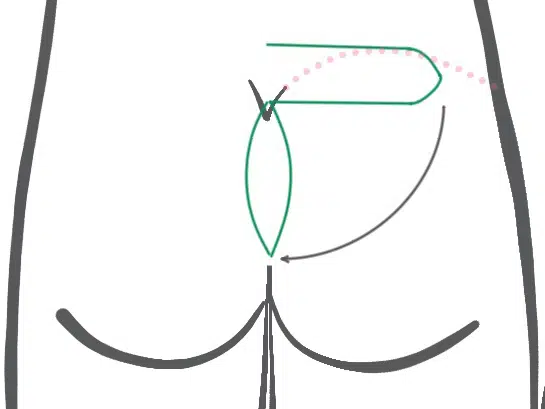
Lembo di trasposizione paraspinale
Un lembo fasciocutaneo peduncolato craniale ("superiore") è imperniato nel difetto della linea mediana mediante rotazione. Il lembo, descritto per la prima volta da Gupta nel 2014, è alimentato dai vasi sanguigni perforatori L5 e/o S1.
Uno studio dall'Egitto ha trovato un tasso di complicazioni minori del 25% e un tasso di ricorrenza di poco meno del 4%. I vantaggi di questo lembo sono la sua origine lontana dalla linea mediana e la rotazione da trasversale a longitudinale. Lo svantaggio teorico è l'inserimento acuto nel sito anale più difficile.
Lembo perforatore parasacrale
Lorem ipsum dolor sit amet, consetetur sadipscing elitr, sed diam nonumy eirmod tempor invidunt ut labore et dolore magna aliquyam erat, sed diam voluptua. At vero eos et accusam et justo duo dolores et ea rebum. Stet clita kasd gubergren, no sea takimata sanctus est Lorem ipsum dolor sit amet. Lorem ipsum dolor sit amet, consetetur sadipscing elitr, sed diam nonumy eirmod tempor invidunt ut labore et dolore magna aliquyam erat, sed diam voluptua. At vero eos et accusam et justo duo dolores et ea rebum. Stet clita kasd gubergren, no sea takimata sanctus est Lorem ipsum dolor sit amet.
Flap dell'isola del perforatore di Keystone Design (KDPIF)
Lorem ipsum dolor sit amet, consetetur sadipscing elitr, sed diam nonumy eirmod tempor invidunt ut labore et dolore magna aliquyam erat, sed diam voluptua. At vero eos et accusam et justo duo dolores et ea rebum. Stet clita kasd gubergren, no sea takimata sanctus est Lorem ipsum dolor sit amet. Lorem ipsum dolor sit amet, consetetur sadipscing elitr, sed diam nonumy eirmod tempor invidunt ut labore et dolore magna aliquyam erat, sed diam voluptua. At vero eos et accusam et justo duo dolores et ea rebum. Stet clita kasd gubergren, no sea takimata sanctus est Lorem ipsum dolor sit amet.
Bibliografia: Tecniche chirurgiche convenzionali per il seno pilonidale
Ahmad, M., & Eltayeb, H. (2020). Combinato orizzontale Split Gluteus Maximus muscolo e Fasciocutaneous Limberg Flaps per la ricostruzione del ricorrente Sacrococcygeal Pilonidal Sinus. Chirurgia plastica e ricostruttiva globale aperta, 8(12)
Athisayaraj, T., Sebastian, B., Alberts, J., & , (2020). AMPIA ESCISSIONE E RICOSTRUZIONE CON LEMBO ROMBOIDALE PER IL TRATTAMENTO DELLA MALATTIA PILONIDALE COMPLESSA. SERIE DI CASI E REVISIONE DELLA LETTERATURA. Rivista internazionale di studi medici e biomedici,
Bessa, S. (2007). Risultati dell'operazione del lembo avanzante laterale (procedura Karydakis modificata) per la gestione della malattia del seno pilonidale. Diseases of the Colon & Rectum, 50(11), 1935-1940-1935.
Bessa, Samer S. "Confronto dei risultati a breve termine tra il lembo Karydakis modificato e il lembo Limberg modificato nella gestione della malattia del seno pilonidale, uno studio controllato randomizzato". Diseases of the Colon & Rectum 56.4 (2013): 491-498-491.
Calisir, A. & Ece, I. (2021). Confronto tra il lembo Keystone e la tecnica del lembo Limberg nel trattamento chirurgico della malattia del seno pilonidale. Aggiornamenti in chirurgia, 73(6), 2341-2346.
Chaput, B., Herlin, C., Jacques, J., Berthier, C., Meresse, T., Bekara, F., Sinna, R., Boissière, F., Bertheuil, N., & Grolleau, J. (2019). Gestione della malattia del seno pilonidale con il lembo perforatore parasacrale di forma estetica: Valutazione multicentrica di 228 pazienti. Chirurgia plastica e ricostruttiva, 144(4), 971-980.
Farag, A., Nasr, S., Farag, A., & Elbarmelgi, M. (2020). L'uso del lembo di trasposizione paraspinale per il seno pilonidale ricorrente, una nuova base istologica per la gestione della malattia del seno pilonidale. Indian Journal of Surgery, 82(4), 514-519.
Faux, W., Pillai, S., & Gold, D. (2005). Lembo di Limberg per la malattia pilonidale: l'approccio "no-protractor", 3 passi verso il successo. Tecniche di coloproctologia, 9(2), 153-155.
Gupta, S., Chattopadhyay, D., Agarwal, A. K., Guha, G., Bhattacharya, N., Chumbale, P. K., Gupta, S., & Murmu, M. B.. (2014). Lembo di trasposizione paraspinale per la ricostruzione di difetti dei tessuti molli sacrali: una serie di 53 casi da un singolo istituto. Asian spine journal, 8(3), 309-314.
Hetzer, F. (2021). Lembo di Limberg modificato nel seno pilonidale. coloproctologia
Jahan, N., Rahman, M., Roy, S., Islam, S., Alam, M., Ahmed, T., Rahman, C., & , (2021). Procedura del lembo di Limberg per la gestione della malattia del seno sacrococcigeo di Pilonidal: la nostra esperienza. Giornale del Dhaka Medical College,
Kim, J., Nam, S., Park, E., Choi, C., Cha, H., & , (2021). Trattamento chirurgico del seno pilonidale sacrococcigeo con un lembo di foglia. Journal of Wound Management and Research,
Müller, K., Marti, L., Tarantino, I., Jayne, D. G., Wolff, K., & Hetzer, F. H. (2011). Analisi prospettica di cosmesis, morbilità e soddisfazione del paziente dopo il lembo Limberg per il trattamento del seno pilonidale sacrococcigeo. Malattie del colon e del retto, 54(4), 487-494.
Patey, D. (1970). I principi di trattamento del seno sacrococcigeo pilonidale. Atti della Royal Society of Medicine, 63(9), 939-940.
Roatis, M., Georgescu, A., & , (2020). Rhomboid Flap vs. Keystone Perforator Island Flap (KPIF) nel trattamento della malattia del seno pilonidale: confronto dei risultati a breve termine. Giornale internazionale di medicina clinica
Sarı, R., Akbaba, S., Gündoğdu, R., Yazıcıoğlu, M., & , (2018). Confronto tra le operazioni di V-Y Flap e Limberg Flap nella chirurgia del seno pilonidale. Giornale turco di malattia colorettale
Thapa, P., Maharjan, D., Ghimire, R., Shrestha, S., & , (2017). Lembo di Limberg modificato per il seno pilonidale. Nepal Journal of Dermatology, Venereology & Leprology
Turan, A. (2007). Un nuovo lembo per la ricostruzione del seno pilonidale lombo-addominale. Annali di chirurgia plastica, 58(4), 411-415.
Yildiz, A., Yildiz, A., Baris Turhan, V., Kucukdiler, E., Karacan, E., & , (2020). Ricostruzione del lembo di Karydakis per la malattia di Pilonidal. Acta Scientific Medical Sciences
DR. BERNHARD HOFER E FLORIAN LIEBL
Specialisti in chirurgia viscerale e proctologia - PartG mbB
Brienner Str. 13, D-80333 Monaco
- info@darmsprechstunde.de
- Lunedì - venerdì: 08.00 - 13.00 e 14.00 - 18.00
- e su accordo
- Sabato, domenica, festivi: chiuso
- Si prega inoltre di osservare le istruzioni riportate nel titolo di questo sito web e nel nostro annuncio telefonico.
© 2024 Studio proctologico Monaco di Baviera
